Research article
O. Maoujoud,1 S. Ahid,2 M. Asseraji,1 A. Bahadi,1 T. Aatif,1 Y. Zajari 1 et Z. Oualim1
معدل انتشار المتلازمة الاستقلابية لدى مرضى الديال المزمن في المغرب
عمر موجود، سمير أحيد، محمد السيراجي، عبد العالي بهادي، توفيق عاطف، ياسر زاجاري، زهير وليم
الخلاصـة: درس الباحثون معدل انتشار المتلازمة الاستقلابية لدى 25 من مرضى الديال المزمن في مركز الديال في المستشفى محمد الخامس التعليمي العسكري في الرباط. ووجدوا أن العمر الوسطي للمرضى هو 46.5 عاماً )بانحراف معياري مقداره 14.8 (، وأن المدة الوسطية للديال قد بَلَغَتْ 62.9 شهراً )بانحراف معياري مقداره 38.4 (. وأجرى الباحثون تقييماً لخمسة من متثابتات المتلازمة الاستقلابية وهي محيط الخصر، وفرط ثلاثي غليسيريد وضغط الدم، وغلوكوز الدم. وقد بلغ إجمالي عدد المرضى الذين لديهم متلازمة استقلابية ،HDL الدم، وكوليسترول البروتين الشحمي الرفيع الكثافة 11 مريضاً ) 44 %(، منهم سَبْع نساء وأربعة رجال. ولوحظ انخفاض مستوى كوليسترول البروتين الشحمي الرفيع الكثافة في مئة بالمئة من المرضى، وأن فرط ثلاثي غليسيريد الدم موجود لدى 90.9 % من المرضى، كما لوحظ ارتفاع ضغط الدم لدى 63.6 % منهم. لوحظَتْ فوارق يُعْتَدُّ بها إحصائياً بين المصابين بالمتلازمة الاستقلابية وبين غير المصابين بها من حيث فرط ثلاثي غليسيريد الدم، وكوليسترول البروتين الشحمي الرفيع الكثافة، ومحيط الخصر. وكانت العوامل المصاحبة للمتلازمة الاستقلابية بدرجة يُعتدُّ بها إحصائياً هي السِّمنة البطنية، وارتفاع ضغط الدم الانقباضي، وفرط ثلاثي غليسيريد الدم.
RÉSUMÉ: Nous avons déterminé la prévalence du syndrome métabolique chez 25 hémodialysés chroniques dans le centre d’hémodialyse chronique de l’hôpital militaire d’instruction Mohammed V de Rabat (Maroc). L’âge moyen des patients était de 46,5 ans (écart type [ET] 14,48) et la durée moyenne en hémodialyse était de 62,9 mois (ET 38,4). Nous avons évalué les cinq paramètres du syndrome métabolique : tour de taille, hypertriglycéridémie, cholestérol HDL (lipoprotéines de haute densité), pression artérielle et glycémie. Au total, 11 patients (44 %) avaient un syndrome métabolique : 7 femmes et 4 hommes. Un taux bas de cholestérol HDL a été retrouvé chez 100 % des patients, une hypertriglycéridémie chez 90,9 % et une hypertension artérielle chez 63,6 %. Il y avait une différence significative entre les patients avec syndrome métabolique et ceux sans syndrome métabolique concernant les niveaux de l’hypertriglycéridémie et du cholestérol HDL, et le tour de taille. Les facteurs associés significativement à la présence du syndrome métabolique étaient l’obésité abdominale, l’hypertension artérielle systolique et l’hypertriglycéridémie.
Prevalence of metabolic syndrome in chronic haemodialysis patients in Morocco
ABSTRACT: We determined the prevalence of metabolic syndrome in 25 chronic haemodialysis patients in the haemodialysis centre of the Mohammed V military teaching hospital in Rabat. The mean age of the patients was 46.5 (SD 14.8) years and mean haemodialysis duration 62.9 (SD 38.4) months. We evaluated the 5 parameters of metabolic syndrome: waist circumference, hypertriglyceridaemia, high-density lipoprotein (HDL) cholesterol, blood pressure and blood glucose. In all, 11 (44%) patients had metabolic syndrome: 7 women and 4 men. Low HDL cholesterol was found in 100% of the patients, hypertriglyceridaemia in 90.9% and hypertension in 63.6%. There were significant differences between patients with and without metabolic syndrome with regard to levels of hypertriglyceridaemia and HDL cholesterol, and waist circumference. Factors significantly associated with the presence of metabolic syndrome were abdominal obesity, and systolic hypertension and hypertriglyceridaemia.
1Service de Néphrologie, Dialyse et Transplantation rénale, Hôpital militaire d’instruction Mohammed V, Rabat (Maroc) (Correspondance à adresser à O. Maoujoud :
2Laboratoire de Biostatistiques, Recherche clinique et d’Épidémiologie, Faculté de médecine et de pharmacie, Rabat (Maroc). Reçu : 23/03/10; accepté : 26/04/10
EMHJ, 2011, 17(1): 56-61
Introduction
Les problèmes de santé et les décès précoces résultant des maladies cardio-vasculaires et du diabète menacent de paralyser les budgets de soins de santé de nombreux pays, tant développés qu’en développement. Dans ce contexte, le syndrome métabolique constitue une entité émergente qui regroupe chez le même individu plusieurs anomalies métaboliques qui prédisposent, chacune, au risque cardio-vasculaire ; il associe une obésité centrale, une hypertriglycéridémie, une baisse du cholestérol HDL (cholestérol des lipoprotéines de haute densité), une hypertension artérielle, une intolérance au glucose. Il multiplie par trois le risque cardio-vasculaire et par neuf le risque de diabète de type 2 [1]. Au point de vue épidémiologique, sa prévalence varie selon les définitions, les pays et les ethnies. Globalement, celle-ci avoisine 25 % au sein de la population adulte américaine et se situe autour de 10 % en France [1].
Cependant chez les hémodialysés, chez lesquels les maladies cardio-vasculaires constituent la principale cause de mortalité, la prévalence du syndrome métabolique est mal connue.
L’objectif de ce travail est d’évaluer la prévalence du syndrome métabolique chez les hémodialysés chroniques et de déterminer les facteurs prédictifs de ce syndrome dans notre centre d’hémodialyse chronique.
Méthodes
Il s’agit d’une étude transversale réalisée en mars 2009 dans le service de Néphrologie, Dialyse et Transplanta-tion rénale de l’hôpital militaire d’instruction Mohammed V de Rabat (Maroc).
Les patients retenus étaient les hémodialysés suivis dans notre centre depuis au moins un an. Nous avons exclu les patients hémodialysés dans le cadre d’une insuffisance rénale aiguë et les patients hémodialysés d’autres centres, hospitalisés provisoirement dans notre formation.
L’obésité abdominale était appréciée par le tour de taille (T T), mesuré à 0,1 cm près à l’aide d’un mètre ruban au niveau des deux crêtes iliaques en fin d’expiration. La pression artérielle était mesurée à l’aide d’un sphygmomanomètre à mercure avant dialyse en position couchée après 10 minutes de repos ; la moyenne de 2 mesures à 5 minutes d’intervalle a été retenue. Le poids et la taille ont été mesurés respectivement à 0,1 kg et 0,1 cm près, en utilisant un équipement et des procédures standard. L’indice de masse corporelle (IMC) était déterminé par le rapport poids/taille au carré (kg/m2).
Pour le dosage de la glycémie et de la triglycéridémie, les patients ont subi un prélèvement le matin avant dialyse, après 9-12 heures de jeûne, sur un tube sec, au niveau de la fistule artério-veineuse avant l’administration de l’héparine. Le diagnostic de syndrome métabolique a été retenu selon la définition du National Cholesterol Education Program Adult Treatment Panel III(NCEP ATP III) [2], qui requiert l’association d’au moins trois des cinq critères suivants : tour de taille ≥ 102 cm chez les hommes et ≥ 88 cm chez les femmes, hypertriglycéridémie ≥ 1,5 g/L ou traitement médicamenteux, cholestérol HDL < 0,40 g/L chez les hommes et
Afin de déterminer les facteurs prédictifs du syndrome métabolique, nous avons réparti les malades en deux groupes :
groupe 1 : sans syndrome métabolique,
groupe 2 : avec syndrome métabolique.
Les deux groupes ont été comparés en fonction de plusieurs paramètres cliniques et biologiques en plus des paramètres susmentionnés. À cet effet, les patients inclus dans l’étude ont bénéficié d’un bilan biologique comprenant hémogramme, vitesse de sédimentation, protéine C réactive (CRP), ionogramme sanguin avant la séance d’hémodialyse (urée, protides, albumine, calcium, phosphore, phosphatases alcalines, parathormone intacte [PTHi 1-84] et ferritinémie), et d’un dosage d’urée après la séance d’hémodialyse pour pouvoir calculer le Kt/V, ainsi que d’un bilan lipidique avec cholestérol total. Le cholestérol LDL(lipoprotéines de basse densité) a été calculé d’après la formule de Friedwald.
Les informations cliniques recueil-lies sont l’âge, le sexe, la néphropathie initiale, les comorbidités, l’ancienneté de dialyse, les traitements médicamenteux notamment l’érythropoïétine, le sevelamer et la supplémentation calcique.
Toutes les analyses statistiques ont été réalisées à l’aide du logiciel SPSS 11.5 pour Windows®. Les variables quantitatives ont été décrites en utilisant les moyennes, l’écart type (ET) et les limites. Les variables qualitatives ont été décrites en utilisant des proportions et des pourcentages. Pour la comparaison des groupes, nous avons utilisé le test de χ2 pour les fréquences et le test de Student pour les moyennes. L’intervalle de confiance retenu était p < 0,05.
Résultats
Vingt-cinq hémodialysés chroniques ont été retenus pour l’étude : 14 femmes (56 %) et 11 hommes (44 %). L’âge moyen était de 46,5 ans (ET 14,48 ; extrêmes : 22-74 ans) ; la durée moyenne de l’hémodialyse était de 62,9 mois (ET 38,4 ; extrêmes : 24-204 mois). Tous les patients étaient dialysés à raison de 12 heures par semaine avec des membranes en polysulfone. Dans notre population, les néphropathies initiales d’origine indéterminée étaient les plus fréquentes, représentant 24 % ; l’étiologie diabétique représentait 20 %, les néphrites tubulo-interstitielles chroniques représentaient 16 % et la polykystose 8 %. Les autres néphropathies initiales étaient diverses (néphropathie du reflux, Goodpasture, amylose AA, lupus, maladie lithiasique). Les caractéristiques de la population étudiée sont résumées dans le tableau 1.
Tableau 1 Caractéristiques de la population étudiée
Onze de nos patients (44 %) avaient un syndrome métabolique : 7 femmes (63 %) et 4 hommes (33 %). L’anomalie omniprésente était la baisse du cholestérol HDL retrouvée chez 100 % d’entre eux, suivie de l’hypertriglycéridémie (HTG) dans 90,9 % des cas et de l’hypertension artérielle (HTA) dans 72,7 %. Un tour de taille (TT) élevé a été retrouvé dans 63,6 % des cas ; une glycémie élevée (GLE) > 1,1 g/L n’a été retrouvée que dans 36,4 % des cas (Figure 1). La triade la plus fréquente était l’association HTG – Hypo-HDL – HTA présente chez 63,6 % des patients.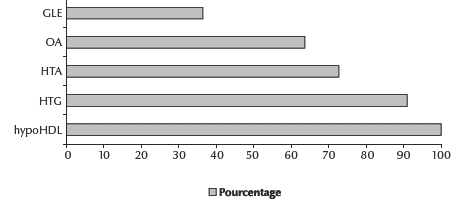
Figure 1 Paramètres du syndrome métabolique retrouvés dans la population étudiée (GLE : glycémie élevée ; OA : obésité abdominale ; HTA : hypertension artérielle ; HTG : hypertriglycéridémie ; HypoHDL : hypoHDLémie.)
En comparant le groupe 2 (syn-drome métabolique) au groupe 1 (sans syndrome métabolique), nous avons trouvé une différence significative concernant l’HTG (p < 0,000), l’hypo-HDL (p = 0,03) et le TT (p =0,039), mais pas pour la pression artérielle et la glycémie.
Nous n’avons pas noté de différence statistiquement significative concernant l’âge, le sexe, l’ancienneté de dialyse, l’IMC, la glycémie ou la pression artérielle. Les résultats de la comparaison entre les deux groupes sont rapportés dans le tableau 2.
Tableau 2 Résultats des données comparées chez les deux groups
Les paramètres associés significativement à la présence du syndrome métabolique chez l’hémodialysé chronique de notre service étaient l’HTG ≥ 1,4g/L (p = 0,03), la tension artérielle systolique >135 mmHg (p = 0,014) et l’obésité abdominale (p = 0,015). Ces résultats sont résumés dans le tableau 3.
Tableau 3 Facteurs associés au syndrome métabolique (SM)
Discussion
Notre étude a trouvé une prévalence élevée (44 %) du syndrome métabolique chez les hémodialysés. Ces données divergent peu de celles retrouvées dans une population d’hémodialysés américains où le taux était de 40,19 % [3]. Nous avons trouvé une prépondérance des troubles du métabolisme lipidique chez les patients avec syndrome métabolique : 100 % avaient une hypo-HDLémie et plus de 90 % avaient une HTG. Les dyslipidémies sont souvent rencontrées chez les hémodialysés chroniques [4] : ceci est dû probablement à une baisse de l’activité plasmatique de la lipoprotéine lipase et de la lipase hépatique [4,5]. Les glycémies élevées n’ont été retrouvées que chez quatre patients, qui étaient tous des diabétiques. Le syndrome métabolique est fortement lié à l’obésité et en particulier à l’obésité viscérale [6]. Dans notre étude, elle a été retrouvée chez 63,6 %. Elle semble bien être l’anomalie centrale dans la genèse du syndrome métabolique ; l’augmentation de la graisse viscérale induit une augmentation des acides gras libres vers le foie, ainsi qu’une insulino-résistance. Ces deux relais vont induire eux-mêmes une cascade d’anomalies touchant de nombreux facteurs de risque proathéromateux ainsi que la glycorégulation, expliquant le risque évolutif vers le diabète de type 2 et les complications cardio-vasculaires [1,7–10]. L’obésité abdominale mesurée par le tour de taille prédit mieux le risque cardio-vasculaire par rapport à l’obésité classée à partir de l’indice de masse corporelle (IMC).
En effet, des études récentes [11–13] indiquent que le tour de taille est un marqueur du risque métabolique et cardio-vasculaire (diabète type 2, dyslipidémie, HTA, coronaropathie) beaucoup plus intéressant que l’IMC [14]. Même en l’absence d’obésité franche, la relation graisse abdominale/risque cardio-vasculaire persiste, comme le montrent les résultats d’une étude présentée par Chen [15]. Dans notre étude, nous n’avons pas trouvé d’association significative entre l’IMC et le syndrome métabolique : cinq patients avaient un IMC < 25 kg/m² et pourtant ils avaient le syndrome métabolique. Le nombre moyen des facteurs définissant le syndrome métabolique chez nos patients était de 3,72 par patient. Sattar a montré que le risque coronaire augmente avec le nombre de paramètres présents [16].
Dans notre étude, les paramètres associés significativement au syndrome métabolique sont l’hypertriglycéridémie, l’obésité abdominale et l’hypertension artérielle systolique. Cette même association dominante est retrouvée par d’autres études, notamment l’étude d’Ascaso qui montre que la prévalence du syndrome métabolique est plus importante chez les sujets présentant une obésité abdominale (48,4 %) que chez les sujets ayant un tour de taille normal (18,8 %) et que la présence d’une obésité abdominale est un bon indicateur de l’insulinorésistance [17]. Par ailleurs, outre le risque cardio-vasculaire associé au syndrome métabolique, des études récentes chez les transplantés rénaux ont montré que la présence d’un syndrome métabolique est un facteur de risque de détérioration chronique de la fonction rénale [18] et de perte du greffon [19,20].
Notre étude, malgré un nombre limité de patients, a montré que les hémodialysés chroniques sont concernés par l’épidémie de syndrome métabolique. Ces résultats doivent être confirmés par des études sur des échantillons plus larges, mais aussi par des études longitudinales pour ap-précier réellement l’impact de la présence du syndrome métabolique sur la survenue de complications cardio-vasculaires chez les hémodialysés chroniques. Le syndrome métabolique ne quantifie pas le risque cardio-vasculaire ; il permet néanmoins d’identifier une population à risque, ce qui aidera à mieux cibler l’action thérapeutique et préventive.
Conclusion
Les hémodialysés chroniques sont des patients à haut risque cardio-vasculaire. Le syndrome métabolique est à la fois une menace et une opportunité : alors qu’il met en lumière le danger d’augmentation spectaculaire des troubles cardio-vasculaires, du diabète de type 2 et de leurs conséquences, il constitue également une opportunité d’identifier les personnes à risque et de mettre en oeuvre des stratégies de prévention en agissant tôt sur ses paramètres. Chez les personnes atteintes du syndrome, des mesures précoces peuvent être prises dès le diagnostic. L’utilité du tour de taille comme marqueur du développement du syndrome métabolique nous fournit un outil bon marché et universellement disponible pour poser ce diagnostic : un mètre ruban.
References
- Delarue J, Allain G, Guillerm S. Le syndrome métabolique. Nutrition Clinique et Métabolisme, 2006, 20(2):114–117.
- Third report of the national cholesterol education program, evaluation and treatment of high blood cholesterol in adults ATP III final report. Circulation, 2002, 106:3143−3421
- Tsangalis G, Papaconstantinou S. Prevalence of the metabolic syndrome in hemodialysis. International Journal of Artificial Organs, 2007, 30(2):118–123.
- Lacour B et al. Anomalies du métabolisme des lipoprotéines dans l’insuffisance rénale chronique. Néphrologie, 1993, 14(2):75–90.
- Vaziri ND, Moradi H. Mechanisms of dyslipidemia of chronic renal failure. Hemodialysis International, 2006, 10:1–7.
- Attman PO, Samuelsson O. Dialyis modalities and dyslipidemia. Kidney International Supplement, 2003, 84:S110–112.
- Vaziri ND. Dyslipidemia of chronic renal failure: the nature, mechanisms, and potential consequences. American Journal of Physiology and Renal Physiology, 2006, 290:262–272.
- St-Pierre J et al. Contribution of abdominal obesity and hypertriglyceridemia to impaired fasting glucose and coronary artery disease. American Journal of Cardiology, 2002, 90:15–18.
- Bigaillon C et al. Insulinemia and metabolic syndrome in a population of French soldiers (EPIMIL study). Immuno-analyse & Biologie Spécialisée, 2005, 20:291–294.
- European group for the study of insulin resistance (EGIR). Frequency of the WHO metabolic syndrome in European cohorts, and alternative definition of an insulin resistance syndrome. Diabetes & Metabolism, 2002, 28:364–376.
- Janssen I, Katzmarzyk PT, Ross R. Body mass index, waist circumference, and health risk: evidence in support of current national institutes of health guidelines. Archives of. Internal Medicine, 2002, 162:2074–2079.
- Janssen I, Katzmarzyk PT, Ross R. Waist circumference and not body mass index explains obesity-related health risk. American Journal of Clinical Nutrition, 2004, 79:379–384.
- Zhu S et al. Combination of BMI and waist circumference for identifying cardiovascular risk factors in whites. Obesity Research, 2004, 12:633–645.
- Chellak S, Bigaillon C, El Jahiri Y. Correlation results between plasma homocysteine, metabolic syndrome components and cardiovascular risk markers in 2045 French military subjects: EPIMIL cohort. Immuno-Analyse et Biologie Spécialisée, 2005, 20(3):169–172.
- Ninomiya K et al. Association of the metabolic syndrome with history of myocardial infarction and stroke in the third national health and nutrition examination survey. Circulation, 2004, 109:42–46.
- Sattar N, Gaw A, Scherbakova O. Metabolic syndrome with and without C-reactive protein as a predictor of coronary heart disease and diabetes in the West of Scotland Coronary Prevention Study. Circulation, 2003, 108:414–419.
- Ascaso J et al. Abdominal obesity, insulin resistance, and the metabolic syndrome in a southern European population. European Journal of Internal Medicine, 2003, 14:101–106.
- Rogers J, Stratta RJ, Lo A. Impact of the metabolic syndrome on long-term outcomes in simultaneous kidney–pancreas transplantation. Transplantation Proceedings, 2005, 37(8):3549–3551.
- Oterdoom LH et al. Determinants of insulin resistance in renal transplant recipients. Transplantation, 2007, 83(1):29–35.
- Hartog JW et al. Risk factors for chronic transplant dysfunction and cardiovascular disease are related to accumulation of advanced glycation end-products in renal transplant recipients. Nephrology, Dialysis, Transplantation, 2006, 21(8):2263–2269.








