Rapport annuel du Directeur régional pour 2012
- Introduction
- Renforcement des systèmes de santé en vue de la couverture sanitaire universelle
- Promouvoir la santé tout au long de la vie
- Maladies non transmissibles
- Maladies transmissibles
- Préparation et riposte aux situations d’urgence
- Mettre en œuvre les réformes gestionnaires de l’OMS
- Conclusion
- Annexes
En 2012, le Comité régional a adopté une résolution qui approuvait une proposition de feuille de route pour le renforcement des systèmes de santé en tant que priorité stratégique et les mesures nécessaires pour promouvoir la couverture universelle par des services de santé de qualité au niveau de la population et des particuliers. La résolution était fondée sur une analyse approfondie des difficultés que la Région connaît en matière de développement sanitaire, menée par le Bureau régional en 2012, et sur l’examen des activités de soutien aux États Membres que déploie l’OMS pour y faire face.
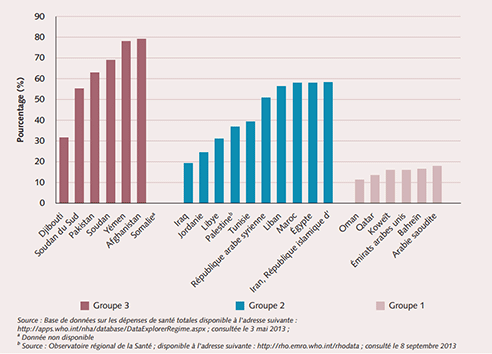
Les systèmes de santé de la Région doivent relever de nombreux défis, qui sont généralement de nature transversale, et ce dans la plupart des pays, indépendamment du niveau de développement socioéconomique et sanitaire. Il est essentiel de s’attaquer à ces difficultés pour atteindre la couverture sanitaire universelle. Les pays sont répartis en trois groupes selon les résultats en matière de santé dans la population, les performances du système de santé et le niveau des dépenses de santé (voir tableau 1). Dans les pays des groupes 2 et 3, le financement est insuffisant et les paiements directs représentent une part élevée des frais de santé. Dans certains pays à revenu faible, ils atteignent 75 % du total des dépenses de santé. Des paiements directs importants constituent un obstacle majeur dans la progression vers la couverture sanitaire universelle. (Figure 1) D’autres problèmes – faire face au manque de services de soins de santé complets, centrés sur la personne et de qualité, veiller à ce que les personnels de santé soient compétents et en nombre suffisant, améliorer l’accès aux technologies et médicaments essentiels et combler les lacunes actuelles des systèmes d’information sanitaire – devront également être pris en compte si l’on veut réaliser la couverture sanitaire universelle. Pour de nombreux pays, le principal défi est la nécessité d’une volonté et d’un engagement politiques de haut niveau pour progresser vers la couverture sanitaire universelle avec des services de santé de qualité au niveau de la population et des particuliers.
Tableau 1.Tendance des principaux résultats sanitaires dans la Région de la Méditerranée orientale,1990-2010*
|
Tableau 1.Tendance des principaux résultats sanitaires dans la Région de la Méditerranée orientale,1990-2010* |
|||||||||
| Indicateur de la situation sanitaire |
Pays du groupe 1 |
Pays du groupe 2 |
Pays du groupe 3 |
||||||
|
1990 |
2000 |
2010 |
1990 |
2000 |
2010 |
1990 |
2000 |
2010 |
|
|
Espérance de vie à la naissance (année) |
72.6 |
74.1 |
75.0 |
69.2 |
71.2 |
73.4 |
52.8 |
56.6 |
60.2 |
|
Taux de mortalité maternelle (pour100 000 naissances vivantes) |
24.0 |
18.0 |
17.0 |
115 |
79 |
63 |
750 |
625 |
360 |
|
Taux de mortalité infantile (pour1000 naissances vivantes) |
17.5 |
– |
8.5 |
36.5 |
– |
19 |
95.5 |
– |
71.5 |
|
Taux de mortalité des moins de 5 ans (pour 1000 naissances vivantes) |
21.5 |
– |
9.5 |
45.5 |
– |
22 |
126.5 |
– |
97 |
|
Indice synthétique de fécondité |
5.2 |
3.9 |
2.2 |
5.6 |
3.7 |
2.9 |
6.6 |
6.3 |
6.0 |
* Les valeurs sont des médianes
– Informations non disponibles
Source : Renforcement des systèmes de santé dans les pays de la Région de la Méditerranée orientale : difficultés, priorités et options pour les actions futures. Document technique présenté à la cinquante-neuvième session du Comité régional de l’OMS pour la Méditerranée orientale, 2012. (disponible à l’adresse http://www.emro.who.int/fr/about-who/rc59/)
Figure 1. Part des dépenses directes dans les dépenses de santé totales par groupe de pays, 2011 (en %)
Financement de la santé et gouvernance
Dans la Région, les activités de l’OMS en matière de financement de la santé ont été relancées par la publication du Rapport sur la santé dans le monde 2010, consacré à la réforme des systèmes de financement de la santé pour atteindre la couverture sanitaire universelle. En 2012, des pays de chacun des trois groupes ont demandé un soutien dans ce domaine. L’OMS s’est également attachée à renforcer les capacités nationales pour produire les données nécessaires à des politiques de financement de la santé équitables, efficaces et pérennes. Ce soutien comprenait un séminaire-atelier de renforcement des capacités pour le nouveau système de comptes de la
santé (SCS 2011), auquel ont participé des experts du financement de la santé d’onze pays, et un exercice de renforcement des capacités sur l’utilisation du nouvel outil OMS pour l’analyse organisationnelle en vue de l’amélioration et du renforcement du financement de la santé (Organizational Assessment for Improving and Strengthening Health Financing ou OASIS), visant à évaluer les obstacles qui sapent les performances des systèmes de financement de la santé. Le Bureau régional a donné la priorité à l’évaluation des progrès accomplis sur la voie de la couverture sanitaire universelle dans la Région. Un cadre d’évaluation a été élaboré et doit être mis en œuvre en 2013. Son but est de soutenir les États Membres et l’OMS pour ce qui est d’évaluer l’équité du financement de la santé et de suivre les progrès quant à la protection sociale en matière de santé.
Deux événements ont permis aux États Membres d’échanger leurs données d’expérience sur la réforme des systèmes de financement de la santé pour progresser vers la couverture sanitaire universelle : il s’agit du dialogue politique entre les ministres des Finances et de la Santé sur l’optimisation des ressources, la soutenabilité et la redevabilité dans le secteur de la santé, qui a eu lieu en Tunisie pour les États Membres africains en collaboration avec la Banque africaine de développement et d’autres organismes de développement ; et de la réunion exceptionnelle sur le financement de la santé et la couverture sanitaire universelle, qui s’est tenue lors de la cinquante-neuvième session du Comité régional. Lors de ces deux événements, les pays ont pris part aux débats mondiaux actuels sur le financement des soins de santé et son rôle essentiel pour faire avancer le programme d’action concernant la couverture sanitaire universelle. Suite à ces événements, un séminaire de haut niveau sur le financement de la santé s’est tenu au Caire, en janvier 2013.
Les divers outils d’analyse du financement de la santé sont utilisés en vue de produire des résultats qui pourront servir aux dialogues politiques nationaux sur l’avenir du financement de la santé dans les différents contextes locaux. En Libye, à Oman et en Tunisie, le Bureau régional a facilité ces dialogues et axé les discussions sur le financement de la santé. Il a aussi fourni un soutien technique à d’autres pays. Des efforts sont en cours pour cartographier le financement de la santé et évaluer la situation des pays par rapport à leurs objectifs en la matière et à la transition vers la couverture sanitaire universelle. Ces efforts ont attiré l’attention de divers responsables de l’élaboration des politiques.
Les capacités des ministères de la Santé pour l’élaboration et l’évaluation des politiques et plans fondés sur des bases factuelles, ainsi que pour la réglementation du secteur de la santé, sont souvent insuffisantes et varient selon les pays. Dans presque tous les pays, il faut renforcer l’engagement des secteurs clés autres que celui de la santé, ce qui est essentiel pour élaborer et mettre en œuvre des politiques sanitaires dans le cadre des plans de développement nationaux. Des mécanismes efficaces doivent être mis en place pour favoriser l’action multisectorielle en s’appuyant sur les données d’expérience et les enseignements tirés à l’échelle internationale. Le potentiel du secteur privé de la santé en faveur de la santé publique demeure inexploité. Cependant, le secteur privé n’est pas suffisamment réglementé pour garantir la qualité et prévenir les pratiques inappropriées. Dans plusieurs pays des groupes 2 et 3, il est en concurrence avec le secteur public pour la prestation des services de soins de santé primaires. Toutefois, son rôle n’est pas bien défini, ses capacités sont mal comprises et ses pratiques ne sont pas assez suivies. Très souvent, on manque d’informations sur beaucoup de ses fonctions, sur l’éventail des services qu’il fournit dans différents pays et sur la charge financière que supporte les utilisateurs de ces services. Sur la base de la résolution EM/RC59/R.3, un volet concernant le secteur privé a été ajouté au programme de travail du Bureau régional en 2013.
Pour ce qui est de la gouvernance, un certain nombre de missions consultatives ont eu lieu. Au Pakistan, une mission incluant de multiples partenaires a permis de formuler des recommandations au Gouvernement après la décision d’abolir le ministère de la Santé et de déléguer aux provinces les missions de ce secteur. Un examen approfondi du système de santé a été entrepris au Maroc après le récent amendement de la Constitution faisant de la santé un droit de l’homme. De même, diverses missions en Libye ont permis de faire l’examen détaillé du système de santé et d’évaluer les établissements de soins de santé primaires et les hôpitaux.
Dans plus de la moitié des pays de la Région, les activités concernant la politique sanitaire et la gouvernance se concentraient sur le renforcement des capacités et le soutien aux pays. Quatre profils de pays concernant le système de santé ont été mis à jour et quatre autres sont en cours de publication.
Systèmes d’information sanitaire
Les systèmes d’information sanitaire sont généralement faibles dans de nombreux pays et doivent être améliorés, notamment en termes de qualité et de rapidité des notifications. On observe des lacunes importantes dans l’ensemble des pays de la Région. Le recueil de données est fragmenté, avec des doublons fréquents, et les domaines clés liés au suivi de la situation sanitaire, des résultats en matière de santé et des performances du système de santé ne sont pas ou sont mal intégrés au système d’information sanitaire national. Plus précisément, il existe des lacunes majeures pour la notification de la mortalité par cause spécifique et des données des établissements de santé, la régularité des enquêtes de santé, les activités de recueil des données systématiques et d’autres données et la disponibilité des informations ventilées par âge, sexe, lieu ou catégorie socioéconomique. À cela s’ajoute le manque de ressources humaines formées à l’épidémiologie et aux systèmes d’information sanitaire. On constate aussi d’importants écarts dans les estimations régionales et nationales. Lors des discussions avec les États Membres, la coordination et le renforcement de celle-ci pour l’élaboration et l’établissement des estimations ont été identifiés comme les grandes priorités et feront l’objet d’une attention toute particulière en 2013.
Le renforcement des capacités en matière d’information sanitaire a également son importance pour la prise de décision, l’élaboration et l’évaluation des politiques et des plans. C’est ce que le Comité régional a souligné dans la résolution EM/RC59/R.3. L’enregistrement des faits et des statistiques d’état civil recevront une attention spécifique en 2012. L’enregistrement des naissances et des décès doit être renforcé dans la quasi-totalité des pays. Une évaluation rapide des systèmes d’enregistrement des faits et de statistiques d’état civil a été menée afin d’analyser la situation actuelle et d’identifier les lacunes ainsi que les priorités pour les améliorations. Les résultats montrent que ces systèmes sont insuffisants ou faibles dans près de 40 % des pays, et qu’ils sont satisfaisants dans seulement un quart des pays. Dans l’ensemble, ces systèmes ne desservent toutefois que 5,3 % de la population de la Région. Un bon système d’enregistrement des faits et de statistiques d’état civil permet de produire des données de qualité suffisante pour répondre, de manière satisfaisante, aux besoins pour l’élaboration des politiques, la prise de décision et le suivi de l’impact des interventions et des programmes de développement. Ces résultats ont permis de poser les jalons pour que soit menée une évaluation complète, en collaboration avec les partenaires concernés et les parties prenantes, comme première étape de la mise en œuvre des plans d’actions nationaux dans ce domaine.
Le Bureau régional a lancé un Observatoire régional de la santé, directement accessible depuis le site Web régional, dans le but de promouvoir la diffusion et l’utilisation des informations sanitaires. Cet observatoire, qui s’appuie sur plus de 40 bases de données et 800 indicateurs recueillis depuis 1990, est désormais la principale source d’informations sanitaires nationales.
En 2013, l’activité de l’OMS vise à formuler des orientations techniques sur les principales composantes des systèmes d’information sanitaire, notamment un consensus sur une liste essentielle d’indicateurs qui couvre les risques sanitaires et les déterminants de la santé, les résultats en matière de santé (morbidité et mortalité) ainsi que les performances du système de santé.
Développement des personnels de santé
La plupart des pays doivent développer leurs personnels de santé pour assurer l’équilibre et la motivation des effectifs, garantir une répartition et une gestion adéquates, et veiller à ce qu’ils possèdent la bonne combinaison de compétences. La densité globale des personnels de santé dans toute la Région est inférieure à la moyenne mondiale, qui est de 4 agents de santé qualifiés pour 1 000 habitants. Huit pays (l’Afghanistan, Djibouti, l’Iraq, le Maroc, le Pakistan, la Somalie, le Soudan et le Yémen) connaissent une crise en matière de ressources humaines pour la santé, qui est en grande partie due à des mesures insuffisantes pour faciliter l’entrée sur le marché, telles que par exemple le manque de préparation des personnels de santé par un investissement stratégique dans l’éducation et des pratiques de recrutement efficaces et éthiques. Les mauvaises performances des personnels de santé, du fait de l’absence de formation continue appropriée, et les mauvaises pratiques de gestion dans les secteurs public et privé constituent un autre défi. Les politiques pour la fidélisation des personnels de santé et la gestion des migrations et de la réduction naturelle des effectifs, qui visent à endiguer les pertes en ressources humaines, font également défaut malgré l’ampleur du problème.
Dans la Région, il est difficile d’assurer l’accès à une formation de qualité pour les personnels infirmiers, en raison d’importants obstacles : l’investissement insuffisant et le faible degré de priorité accordée à cette question ; le manque de capacités des écoles d’infirmières en termes de disponibilité des formateurs et d’infrastructures ; la nécessité de mettre à jour les programmes d’études afin de combler le décalage entre la formation et l’exercice des fonctions ; les capacités institutionnelles limitées concernant l’offre de programmes de formation supérieure ; et le manque d’importance accordée aux programmes de formation professionnelle continue.
Un observatoire des ressources humaines a été mis sur pied en Afghanistan et en Palestine pour aider au développement des personnels de santé. Le Bureau régional a encouragé l’utilisation de plusieurs instruments régionaux afin de renforcer les capacités pour la gouvernance et la planification des personnels, comme un guide pour l’accréditation des programmes des professions de la santé, ainsi que des outils visant à optimiser la charge de travail du personnel dans les établissements de santé et à établir des projections en la matière.
Dans le cadre des initiatives visant à renforcer la formation aux soins infirmiers et obstétricaux, plusieurs pays ont été soutenus pour l’élaboration de plans stratégiques nationaux. Le programme de formation au leadership et à la gestion, mis au point par le Conseil international des infirmières avec l’appui de l’OMS, s’est poursuivi dans plusieurs pays.
Actuellement, tous les pays ont des lacunes en matière de développement des personnels de santé, principalement pour ce qui concerne la production, la répartition, la formation, la formation continue et la fidélisation des effectifs, bien que la nature et l’ampleur de ces difficultés varient entre les pays. Pour combler ces lacunes et formuler des stratégies efficaces et réalisables dans ces domaines, il faudra mener un examen approfondi et analyser les expériences ainsi que les enseignements tirés à l’échelle régionale et internationale. Le développement des personnels de santé est une question qui réclame une attention accrue pour les deux prochaines années.
Prestation de services intégrés
De nombreux pays déploient des efforts pour mettre en place des programmes de médecine familiale efficaces comme principal moyen de fournir des soins de santé primaires et d’améliorer l’accès à ces services et la couverture de la population par ces derniers. La médecine familiale est un modèle de prestation de soins primordial, qui contribue à faire avancer la couverture sanitaire universelle. Les difficultés sont notamment le manque de médecins de famille, de personnels infirmiers et d’autres praticiens suffisamment formés, la mauvaise répartition des personnels de santé et l’engagement insuffisant des hôpitaux à apporter le soutien et l’appui nécessaires.
Il est nécessaire d’examiner les expériences et les enseignements tirés à l’échelle internationale et régionale, sur la base de modèles de médecine familiale réalistes, et d’élaborer des orientations sur les stratégies réalisables visant à renforcer la médecine familiale dans la Région. Ces questions seront le centre d’attention au cours de la période à venir.
Sécurité des patients et renforcement des systèmes de santé dans le cadre des initiatives mondiales en faveur de la santé
Pour continuer à soutenir la sécurité des patients, l’Initiative pour la sécurité des patients à l’hôpital a été étendue à d’autres pays. Le manuel d’évaluation de la sécurité des patients a été traduit en arabe et la seconde édition est en passe d’être achevée. Le guide multiprofessionnel pour la formation sur la sécurité des patients, élaboré par l’OMS, a été lancé ; plusieurs facultés de médecine ont commencé à l’intégrer au programme d’études. Des efforts sont en cours pour mettre au point un instrument visant à améliorer la sécurité des patients, qui fournisse des mesures pratiques et précise les actions requises pour concevoir un programme complet d’amélioration de la sécurité des patients.
Les obstacles à l’échelle du système, liés à l’accessibilité, à la disponibilité et à l’accessibilité financière des soins de santé, représentent un défi considérable dans la mise en œuvre des programmes de santé publique car ils nuisent à la prestation de services et aux performances des programmes. Les mauvaises performances des systèmes de santé posent également problème. En matière de gestion des systèmes de santé, une étude sur la décentralisation et une étude sur la gestion et l’évaluation des performances des hôpitaux ont été menées, respectivement dans dix et douze pays. Les résultats ont ensuite été diffusés.
Plusieurs États Membres ont bénéficié du renforcement des systèmes de santé dans le cadre d’initiatives mondiales en faveur de la santé comme l’Alliance GAVI, le Fonds mondial de lutte contre le sida, la tuberculose et le paludisme ou le Partenariat international pour la santé (IHP+). En cinq ans, les fonds fournis par l’Alliance GAVI et le Fonds mondial pour renforcer les systèmes de santé s’élevaient respectivement à 160 millions et 120 millions de dollars US. Dans la plupart des pays, ces fonds transitent essentiellement par les gouvernements nationaux, l’OMS apportant un soutien technique pour l’élaboration de propositions de nouvelles opérations de financement, le suivi de la mise en œuvre et le renforcement des capacités. Les pays ayant utilisé ces fonds à bon escient ont fait d’importants progrès sur la voie du renforcement des systèmes de santé. Les performances varient cependant selon les pays et l’utilisation des fonds est parfois soumise à de lourdes procédures gouvernementales. Par ailleurs, trois autres pays ont signé le Pacte d’IHP+. Il ne s’agit pas d’une initiative de financement, mais elle encourage les pays et les partenaires à s’accorder sur un plan sanitaire national. Le degré d’engagement dont les pays ont fait preuve pour le Partenariat IHP+ est variable.
Nombre de pays connaissent des situations d’urgence complexes. Or, la plupart des systèmes de santé sont mal préparés à y répondre et ne sont pas résilients face aux situations d’urgence prolongées. Ces pays doivent être soutenus afin de renforcer leurs capacités en matière de collaboration, de coordination, de planification, de communication et d’échange d’informations.
Technologies et médicaments essentiels
L’accès aux technologies essentielles (médicaments, vaccins, produits biologiques et dispositifs médicaux) est insuffisant dans la majorité des pays des groupes 2 et 3, et l’usage non rationnel est répandu. Il existe des autorités nationales de réglementation dans presque tous les pays, mais leurs performances doivent être améliorées. La plupart d’entre elles se concentrent sur la réglementation des médicaments et non sur celle des produits biologiques, dispositifs médicaux et technologies cliniques, notamment des laboratoires. La gestion de la qualité, la surveillance du secteur privé et la protection des biens publics vis-à-vis des intérêts commerciaux sont faibles et doivent être considérées attentivement.
Dans le domaine des technologies essentielles, les profils pharmaceutiques de six pays ont été établis, les documents de la politique pharmaceutique nationale ont été mis à jour pour deux
pays (le Maroc et le Yémen) et cinq autres pays ont rejoint le programme de bonne gouvernance dans le secteur pharmaceutique. Les rapports des évaluations nationales de la transparence sur la vulnérabilité du secteur pharmaceutique à la corruption ont été préparés pour trois pays. En outre, un appui a été fourni à plus de dix autorités nationales de réglementation pour les inspections sur les bonnes pratiques de fabrication.
Le renforcement des capacités a permis d’améliorer la coordination entre les responsables de l’élaboration des politiques et les organismes de réglementation en ce qui concerne l’usage rationnel et l’évaluation des vaccins, comme par
exemple le vaccin antidiphtérique-antitétanique-anticoquelucheux (DTC) et le vaccin
combiné DTC, ainsi que les systèmes pour l’innocuité des vaccins. L’Afghanistan, le Soudan et le Yémen ont reçu un soutien pour améliorer leurs systèmes de pharmacovigilance vaccinale.
En matière de technologie de la santé et de dispositifs médicaux, des missions ont été menées dans plusieurs pays pour évaluer les infrastructures et la gestion des technologies sanitaires. En collaboration avec le Siège de l’OMS, une deuxième série a été lancée dans le cadre de l’enquête mondiale sur les dispositifs médicaux. Plus de 70 % des États Membres y ont participé, contre 40 % lors de la première série. D’après les résultats, seulement 5 % des États Membres de la Région ont mis en place des politiques et des unités de coordination pour les dispositifs médicaux, 29 % disposent de systèmes de réglementation et d’inventaire, et 16 % ont élaboré des lignes directrices nationales pour l’approvisionnement et la maintenance. En 2013, une réunion de consultation interpays sera organisée dans ce domaine d’action.
1. Groupe 1 : Arabie saoudite, Bahreïn, Émirats arabes unis, Koweït, Oman et Qatar ; Groupe 2 : Égypte, République islamique d’Iran, Jordanie, Liban, Libye, Maroc, Palestine, République arabe syrienne, Tunisie ; Groupe 3 : Afghanistan, Djibouti, Pakistan, Somalie, Soudan, Soudan du Sud, Yémen.